“A síndrome de Hoffa é uma condição comum da região patelar ou região anterior do joelho que gera dor, proveniente das alterações físicas e biomecânicas. Uma vez que existem inúmeras forças a atuar nesta articulação, a avaliação clínica e a abordagem terapêutica são extremamente difíceis.”
Definição e Sintomatologia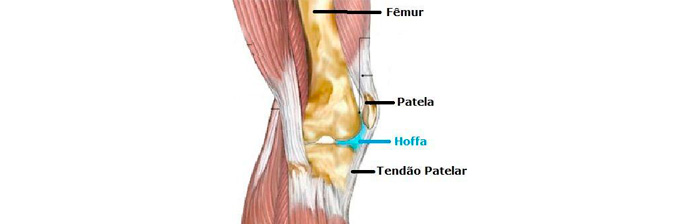
A doença de Hoffa (ou síndrome do impacto da gordura infrapatelar) foi inicialmente descrita por Albert Hoffa em 1904, sendo caracterizada pelo desenvolvimento de alterações inflamatórias crônicas associadas ao encarceramento da gordura infrapatelar hipertrofiada nos espaços fêmoro-tibial e fêmoro-patelar.
A síndrome de Hoffa pode ser definida como uma dor aguda ou crônica, persistente, profunda, brusca e latejante.
Ela é frequentemente relacionada com traumatismos ou com atividades de grande stress para a articulação patelo-femoral, como, por exemplo, subir e descer escadas, agachar, saltar e correr que resulta de alterações físicas ou biomecânicas.
É uma inflamação da bolsa de Hoffa, uma irritação causada devido a uma compressão desta “almofada” de gordura infrapatelar. A inflamação acontece devido à microlesões no tecido gorduroso, causadas por movimentos inadequados.
Na corrida, a gordura de Hoffa sofre lesões quando o atleta apresenta hiperextensão do joelho de forma excessiva, movimentos de rotação excessivos e contração inadequada do músculo anterior da coxa (quadríceps).
O processo pode ter início após a ocorrência de um trauma maior agudo (direto ou indireto) ou de microtraumas repetitivos crônicos, causando hemorragia e edema na gordura infrapatelar.
O aumento volumétrico resultante predispõe a aprisionamento e impacto sobre a gordura infrapatelar, acarretando acentuação das alterações inflamatórias locais, hipertrofia do coxim adiposo e retroalimentação do processo.
As principais manifestações clínicas da síndrome de Hoffa são a dor, perda ou limitação dos movimentos do joelho acometido.
Podem ocorrer alterações ortopédicas do joelho, como, por exemplo, joelho em hiperextensão e instabilidade rotacional, nos casos de joelhos que apresentam certa frouxidão ligamentar, possibilitando maior rotação durante a prática de exercícios físicos, são descritos como sendo as principais causas da síndrome de Hoffa.
Ao exame clínico caracteriza-se hipertrofia do tecido adiposo, que se apresenta endurecido e doloroso, sendo típico o achado do “sinal de Hoffa”.
Os sinais e sintomas mais comuns são:
- Dor aguda ou crônica associada a inchaço ao redor ou profundamente ao ligamento patelar
- Dor durante a caminhada ou utilização de saltos altos
- Limitação da extensão máxima do joelho
- Teste positivo de Hoffa (o paciente se encontra em decúbito dorsal com o joelho dobrado), o examinador pressiona com ambos os polegares, ao longo dos lados do tendão patelar, enquanto o paciente estende a perna. Se o paciente sente dor é um sinal positivo para a inflamação da gordura de Hoffa.
Sobre o Joelho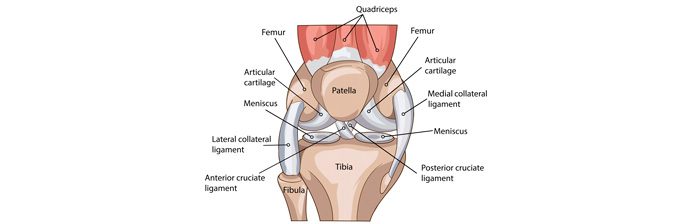
O joelho é possivelmente a articulação que mais sofre no sistema locomotor. Esta articulação é formada pela extremidade distal do fêmur, extremidade proximal da tíbia e pela patela (ou rótula).
Possui ligamentos que estabilizam esta articulação, possui meniscos que amortecem os impactos sobre as cartilagens.
A articulação patelo-femoral inclui uma grande variedade de tecidos, cartilagem, osso subcondral, membrana sinovial, almofada de gordura infrapatelar, retináculo, cápsula e tendões, que funcionam de forma combinada e sinérgica.
Por ser uma articulação sinovial complexa, possui duas articulações separadas:
A articulação fêmoro-patelar consiste na patela, um osso sesamóide que reside no interior do tendão do músculo anterior da coxa (músculo quadrícepes femoral), e na superfície patelar na frente do fêmur, na qual ele desliza, e a articulação fêmoro – tibial liga o fêmur (osso da coxa) à tíbia, o principal osso da perna.
Um fluido viscoso banha esta articulação, e este liquido esta contido dentro da membrana sinovial. Na estabilidade desta articulação, existem duas subdivisões principais:
- Estabilidade Estática – dada principalmente pelos ligamentos
- Estabilidade Dinâmica – dada pelos músculos
Os meniscos são cartilagens presentes na articulação do joelho, entre os côndilos do fêmur e da tíbia e têm a função de diminuir o impacto e promover a adaptação entre as faces articulares do fêmur e da tíbia.
São dois meniscos, um medial e outro lateral, ambos localizados acima da tíbia. Têm o formato de meia-lua, com uma divisão em corno anterior, corpo e corno posterior.
Mecânica dos Músculos Envolvidos
Ocorre uma fraqueza muscular do músculo quadríceps (vasto medial oblíquo, vasto intermédio, vasto lateral e reto femoral). Dessa forma o vasto medial oblíquo permite o desvio da patela lateralmente, com efeitos adversos no mecanismo patelo-femoral.
Pode ocorrer uma fraqueza ou tensão da musculatura do quadril (adutores, abdutores e rotadores externos). O vasto medial oblíquo, origina-se no tendão magno adutor, premissa em que se baseia a recomendação do reforço do adutor (glúteo médio) para ajudar a estabilizar a pelve.
A tensão das bandas iliotibiais podem conduzir a uma excessiva estabilidade lateral da patela ao provocar uma força lateral excessiva sobre a mesma, sendo também capaz de rodar externamente a tíbia e, desta forma, alterar o equilíbrio do mecanismo patelo-femoral.
A tensão dos isquiotibiais conduzem a uma maior força posterior no joelho, causando uma maior pressão entre a patela e o fémur, a tensão da musculatura posterior da perna (músculo sóleo e gastrocnêmio), que pode conduzir a uma pronação compensatória e causar aumento da força posterior do joelho.
Alguns estudos correlacionam um atraso na ativação do músculo vasto medial a instabilidade patelar, porém, não é certeza que este desequilíbrio entre os músculos vasto medial e vasto lateral sejam a causa primária de instabilidade.
Abordagem Terapêutica
A abordagem terapêutica inicial deve ser o tratamento clínico. Em casos refratários está indicada a abordagem cirúrgica para a resseção da lesão.
Este tema torna-se um dos assuntos mais controversos, e tanto o tratamento cirúrgico quanto o tratamento não cirúrgico podem ser utilizados.
No entanto, a abordagem do tratamento não cirúrgico tem prioridade, uma vez que este tratamento é de baixo custo, de fácil acesso e na maioria dos casos resulta em melhora do quadro sintomático.
O tratamento não cirúrgico tem como objetivo diminuição da dor e edema, correção de deficiências biomecânicas, aumento de força e resistência, restaurando o movimento e a função.
A abordagem fisioterapêutica por sua vez envolve quadros de analgesia como:
- Crioterapia – para redução de dor e edema
- Termoterapia (com ultrassons, compressas úmidas quentes ou hidromassagem quente) – para vasodilatação local e consequente redução da dor
- Fonoforese e Iontoforese – para redução da inflamação e dor
- Estimulação Elétrica Nervosa Transcutânea – para diminuição da dor
Alguns médicos indicam o completo repouso do paciente como uma forma de tratamento conservador, mas na atualidade, existem evidencias que a terapia física sob a supervisão de um profissional qualificado, torna-se mais efetiva no tratamento da síndrome de Hoffa.
Contudo esta teoria do descanso é relativa, mas durante a fase aguda desta inflamação, a atividade do joelho deve ser diminuída, uma vez que essa patologia se da pela sobrecarga.
O exercício físico tem como alvo nesta reabilitação os déficits neuromusculares: musculatura que se apresenta de forma deficiente como quadríceps, vasto medial obliquo, tensão de tecidos moles ou anormalidades de alinhamentos dinâmicos.
Este tipo de tratamento inclui várias combinações e variações de exercícios de cadeia cinética aberta e cadeia cinética fechada, exercícios de recrutamento muscular seletivo ou não seletivo, e alongamento.
Os pacientes com a síndrome de Hoffa toleram melhor os exercícios em cadeia cinética fechada, embora ambos tenham resultados benéficos para a reabilitação.
Podemos desta forma usar tratamentos combinados, inicialmente com exercícios de cadeia cinética fechada, que permitem um melhor controle do movimento, e, posteriormente, com exercícios de cadeia cinética aberta.
Pilates e a Síndrome de Hoffa
Exercícios para a estabilidade articular, treino proprioceptivo, ganho da amplitude de movimento, fortalecimento muscular, manutenção do condicionamento físico, alongamento muscular e até correção postural fazem parte da reabilitação.
A intervenção com uma atividade física supervisionada reduz o quadro álgico e melhora a força e função desta articulação. O fortalecimento da musculatura do quadril é de extrema importância, uma vez que o glúteo médio contribui para o alinhamento do joelho.
O reforço da musculatura do quadril inicia-se com exercícios de isometria para o músculo glúteo médio. Consequentemente reforçamos os músculos rotadores laterais e abdutores e trabalhamos a extensão de joelho, a fim de aumentar a resistência.
O trabalho de propriocepção na recuperação faz-se de extrema necessidade, uma vez que a deficiência proprioceptiva facilita a lesão da articulação.
Exercícios Indicados para Síndrome de Hoffa
1) Alongamento Frontal

Este exercício tem como objetivo o alongamento da musculatura isquiotibial.
O paciente deve ficar posicionado em pé no barrel, com apoio unipodal, mantendo o crescimento axial.
Um dos membros inferiores deve ser posicionado sobre o barrel, e o tronco deve ser flexionado se possível (sempre respeitando o limite do paciente) sobre o membro, movimentando vértebra por vértebra.
Atenção para não ocorrer a inclinação da pelve devido a possíveis encurtamentos.
2) Puxando o carrinho

Este exercício visa o fortalecimento dos músculos isquiotibiais, glúteo, gastrocnêmio, quadríceps e abdômen.
Com o paciente deitado em decúbito dorsal, o pé deve ser apoiado na barra de pés, realize a flexão dos quadris e joelhos.
Aqui o exercício pode ser realizado com carga para fortalecimento ou sem carga para mobilização, vai depender do estagio em que o paciente se encontra.
3) Horse

Este exercício tem como objetivo o fortalecimento dos músculos pectíneo, grácil, adutor longo, adutor curto, adutor magno, e fibras inferiores e mediais do glúteo máximo.
Solicite ao paciente que sente no barrel com os membros inferiores abduzidos, ao realizar a força de adução contra o barrel deve formar um “túnel” abaixo da região pélvica.
Cuidado para não realizar uma hiperlordose por meio de compensação.
4) Tower

Este exercício tem como objetivo o fortalecimento das musculaturas glúteo médio, glúteo mínimo, glúteo máximo, reto abdominal, oblíquo, alongamento dos músculos posteriores e mobilização da coluna.
Com o paciente em decúbito dorsal, solicite que o mesmo posicione o quadril a 90° e apoie o pé na barra torre. O mesmo deve realizar a elevação do quadril empurrando a barra torre para cima.



Muito bom o texto. Parabéns
Gordura Holff joelho direito e varizes.
Excelente texto!!
Excelente, pontuação máxima
Texto ótimo!
simplesmente fantástico o material disponível, parabéns !!!